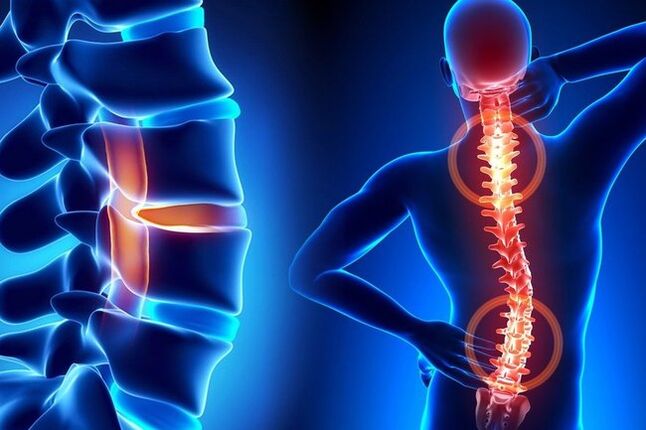
Osteochondrose der Wirbelsäule ist eine degenerativ-dystrophische Zerstörung, die durch die allmähliche Ausdünnung des Knorpelgewebes der Bandscheiben verursacht wird. Alle Menschen sind anfällig für diese Krankheit, da die menschliche Wirbelsäule durch die aufrechte Körperhaltung enormen Belastungen ausgesetzt ist. Berücksichtigt man die schädigenden Faktoren, so findet man im Alter zwischen 40 und 50 Jahren bei fast allen Menschen eine Osteochondrose des Rückens. Die Pathologie kann nicht vollständig geheilt werden. Es ist unmöglich, den mit dem Alter einhergehenden degenerativen Prozess zu stoppen, aber mit einer geeigneten Behandlung kann er gestoppt werden. Sie müssen lernen, die Symptome einer Osteochondrose richtig zu behandeln.
Allgemeine Merkmale der Pathologie.
Die Krankheit entwickelt sich in drei Teilen des Rückens: Hals-, Brust- und Lendenwirbelsäule. Eine zervikale und lumbale Osteochondrose wird häufiger diagnostiziert, da diese Bereiche eine größere Beweglichkeit aufweisen. Je mehr aktive Bewegungen ein Mensch in den Gelenken ausführen kann, desto anfälliger sind die Bandscheiben für Verletzungen und Degenerationen. Eine Osteochondrose der Brustregion tritt seltener auf, verläuft jedoch schwerwiegender.
Die Pathologie ist heimtückisch, da sie zum Auftreten anderer degenerativer Erkrankungen im Körper, einschließlich Zwischenwirbelhernien, beiträgt. Im Anfangsstadium verspürt der Patient keine Schmerzen, es treten jedoch bereits anhaltende Stoffwechselveränderungen im Kalzium- und Phosphorstoffwechsel auf, die zu einer Veränderung der Knochenstruktur der Wirbelsäule führen. Die Durchblutung im betroffenen Bereich verschlechtert sich, was zu einer vorzeitigen Degeneration führt.
Die Bandscheibe enthält einen Faserring, der mit Mikrorissen bedeckt ist. Auf der Oberfläche des Schadens erscheint ein Nucleus Pulposus; Teile davon beginnen nach und nach herauszusickern. Vor dem Hintergrund degenerativer Prozesse beginnt der Anulus fibrosus zu schwächen und zu dehnen, was zu einer Vergrößerung des Bereichs der Mikroschädigung führt. Wenn der Anulus fibrosus reißt, kommt der Nucleus Pulposus heraus. So entsteht ein Zwischenwirbelbruch des Rückenmarks.
Wird der Degenerationsprozess, der zur Osteochondrose führt, verlangsamt, kommt es in der Folge zu Hernien und Ausstülpungen. Je früher mit der Behandlung begonnen wird, desto leichter lassen sich Anzeichen einer Verschlechterung bekämpfen. Die Symptome einer Osteochondrose des Rückens hängen von der Lage am Kamm und der Auswirkung von Begleiterkrankungen auf den Körper ab.
Ursachen, die Osteochondrose der Wirbelsäule verursachen.
In den meisten Situationen ist die Krankheit erblich bedingt. In anderen Fällen tritt die Krankheit vor dem Hintergrund häufiger ungünstiger Bedingungen auf, die eine Verschlimmerung hervorrufen können, darunter:
- Frühere Rückenverletzungen, einschließlich Schäden an Knochen, Gelenken und Sehnen.
- Probleme mit dem Bewegungsapparat, einschließlich Fehlhaltungen und Plattfüßen.
- Vorgeschichte von Stoffwechselstörungen, einschließlich endokriner Pathologien. Bei Menschen mit dekompensierter Hypothyreose und Diabetes besteht das Risiko, Knochenprobleme zu entwickeln. Diese Probleme wirken sich negativ auf die Kalziumaufnahme aus.
- Übergewicht haben. Bei Fettleibigkeit und einem hohen Body-Mass-Index kommt es zu einer vorzeitigen Abnutzung der Gelenke. Schweres Gewicht übt Druck auf den Bewegungsapparat aus, was sich negativ auf die Gesundheit der Wirbelsäule auswirkt.
- Schlechte Ernährung. Eine tägliche Ernährung, die arm an Nährstoffen und Mikroelementen ist, führt zu einer Hypovitaminose, die den menschlichen Körper systemisch beeinträchtigt und sich negativ auf den Zustand der Wirbelsäule auswirken kann.
- Körperliche Inaktivität. Es hat sich gezeigt, dass ein sitzender Lebensstil zu brüchigen Knochen führt. Eine moderate körperliche Aktivität ist von Vorteil.
- Gewichtheben. Übermäßige Anstrengung ist ebenso wie eine unzureichende Muskelaktivität mit Mikrotraumata und Schäden behaftet, die Erkrankungen des Bewegungsapparates verursachen.
- Frühere virale oder bakterielle Infektionen. Beispiele: Osteomyelitis, Poliomyelitis.
- Habe schlechte Angewohnheiten. Alkohol- und Nikotinmissbrauch führt zu einer Verschlechterung der Durchblutung, was sich negativ auf den Zustand des Skelettsystems auswirkt.
Faktoren, die das Auftreten der Krankheit beeinflussen:
- Angeborene Wirbelsäulendefekte.
- Schlechte Haltung.
- Habe Plattfüße.
- Längerer Aufenthalt im Sitzen oder Stehen.
- Zugehörigkeit zum weiblichen Geschlecht. Frauen leiden während der Schwangerschaft und in den Wechseljahren unter einem erhöhten Knochenschwund. Bei einem längeren Mangel an Kalzium und anderen Mineralien kommt es in der Wirbelsäule zu einem degenerativen Prozess, der zum Auftreten einer Osteochondrose beiträgt.
- Hypogonadismus. Bei einem Mangel an Steroidhormonen bei beiden Geschlechtern wird Kalzium praktisch nicht im Knochengewebe fixiert. Infolgedessen leidet der Patient an einer altersbedingten Osteochondrose. In jungen Jahren treten diese Erkrankungen sehr selten auf. In diesem Fall sprechen wir von Mutationen.
Unter Berücksichtigung der oben genannten Risikofaktoren sollte man versuchen, einen schonenden Lebensstil beizubehalten.
Stadien der Krankheitsentwicklung
Die Krankheit hat 4 Krankheitsstadien, darunter das folgende Bild:
- Das Anfangsstadium ist das Stadium degenerativer Stoffwechselprozesse. Der Patient hat keine Symptome, da das Knorpelgewebe noch nicht aktiv abgebaut ist. Es beginnt eine Verformung der Bandscheibe. Da noch kein Knoten vorhanden ist, verspürt der Patient keine Schmerzen im Rücken. Normalerweise wird die Krankheit im Anfangsstadium der Osteochondrose selten, häufiger zufällig, entdeckt. Nicht alle Spezialisten können die ersten Anzeichen einer Degeneration bemerken. In seltenen Fällen kann es beim Patienten zu minimalen Beschwerden im Zusammenhang mit Überlastung kommen. Bei längerem Stehen oder Sitzen beginnt der Rücken des Patienten zu schmerzen. Darüber hinaus gehen diese Schmerzen mit Überanstrengung und Schwäche der Muskelstruktur einher.
- Im zweiten Stadium beginnt die aktive Zerstörung des Anulus fibrosus, was zu einer Abnahme der Höhe der Bandscheibe führt. In diesem Stadium wendet sich der aufmerksame Patient bereits an einen Spezialisten, da er deutlichere Symptome verspürt. Der Kopf kann häufig schmerzen und es kann zu unerklärlichen Druckstößen kommen. Oft schmerzen der untere Rücken, der Nacken oder die Schulterblätter. Der Patient verträgt längere Belastungen nicht mehr und ermüdet schnell. In diesem Stadium wird Osteochondrose durch Röntgen festgestellt.
- Im dritten Stadium kommt es durch die Erkrankung zu einer Vorwölbung des Anulus fibrosus. Bei der Diagnose wird beim Patienten eine Vorwölbung oder ein kleiner Zwischenwirbelbruch diagnostiziert, der im Alltag zu ernsthaften Problemen führt. Der Knorpel ist bereits geschwächt und der Patient fühlt sich sehr unwohl. Die dritte Stufe ist behandlungstechnisch vorübergehender Natur. In diesem Stadium ist es noch möglich, durch eine konservative Behandlung das Wohlbefinden des Patienten zu verbessern und die Entwicklung des Leistenbruchs zu stoppen.
- Stufe 4 – Terminal. Die Wirbel verlieren an Elastizität und Beweglichkeit. Der Patient leidet nicht nur tagsüber bei Bewegungen, sondern auch nachts unter Schmerzen. Der Schlaf ist gestört und es treten neurologische Symptome auf, da die Beschwerden chronisch sind. Das chronische Müdigkeitssyndrom wird immer schlimmer. In diesem Stadium werden bereits erhebliche Hernien diagnostiziert, die das normale Leben des Patienten beeinträchtigen. In diesem Fall ist ein chirurgischer Eingriff zur Entfernung der Osteophyten angezeigt. Eine konservative Behandlung bringt in fortgeschrittenen Fällen keine Linderung.
Je früher eine Osteochondrose erkannt wird, desto leichter lässt sie sich bekämpfen. In den Stadien 1-2 ist es immer noch möglich, die Entwicklung der Pathologie umzukehren, wenn ärztliche Verordnungen bedingungslos befolgt werden.
Arten der spinalen Osteochondrose
Die Wirbelsäule besteht aus drei Abschnitten: dem unteren Rücken, der Brustregion und dem Nacken. Abhängig von der individuellen Situation treten degenerative Läsionen am häufigsten in einer der Abteilungen auf. Seltener betrifft die Pathologie mehrere Segmente des Kamms. Am stärksten betroffen sind die Hals- und Lendenregionen, da an diesen Stellen eine größere Beweglichkeit zu beobachten ist. Wenn die Brustwirbelsäule betroffen ist, ist die Pathologie aufgrund der anatomischen Eigenschaften des Rückens in diesem Bereich schwerwiegender.
Am häufigsten kommt die Osteochondrose der Lendenwirbelsäule vor. Die Prävalenz der Pathologie ist mit einer erhöhten Belastung des Unterkörpers verbunden. Darüber hinaus ist dieser Teil des Rückens anfälliger für die Bildung von Hernien und Ausbuchtungen. Wenn bei einem Patienten mit einer solchen Vorgeschichte Komplikationen auftreten, treten Probleme mit der Beweglichkeit, dem Stuhlgang und dem Wasserlassen auf. Fortgeschrittene Fälle erfordern eine ernsthafte Korrektur und einen chirurgischen Eingriff.
Bei einer Osteochondrose der Halswirbelsäule treten starke Schmerzen und Stiche im Kopf auf. Am häufigsten tritt die Krankheit vor dem Hintergrund längerer sitzender Tätigkeit und erhöhter körperlicher Aktivität auf. Auch Patienten mit dieser Erkrankung benötigen einen ganzheitlichen Therapieansatz. Schäden an der Halswirbelsäule sind auch auf eine erhöhte Beweglichkeit der Schultern und des Kopfes zurückzuführen.
Eine thorakale Osteochondrose tritt seltener auf, da dieser Bereich aufgrund der gut entwickelten Muskulatur und der eingeschränkten Beweglichkeit am wenigsten anfällig für einen solchen pathologischen Prozess ist. Diese Art von Osteochondrose ist schwer zu diagnostizieren, da die Symptome der Pathologie Erkrankungen des Herzens, der Lunge oder des Magens ähneln. Bei der thorakalen Osteochondrose werden am häufigsten Schmerzen beobachtet, die in den Bereich der Rippen und des Herzens ausstrahlen, weshalb die Krankheit mit einer ischämischen Herzkrankheit und Anzeichen eines Herzinfarkts verwechselt wird. Ein wichtiges diagnostisches Kriterium ist, dass, wenn bei Beschwerden über Brustschmerzen keine Herzbeschwerden erkannt werden, ein Neurologe oder Traumatologe aufgesucht werden sollte.
Je älter der Patient ist, desto größer ist das Risiko einer Wirbelsäulengelenkdegeneration, die mehrere Teile der Wirbelsäule betrifft.
Symptome einer spinalen Osteochondrose.
Die Symptome können in allgemeine und spezifische Symptome unterteilt werden. Die zweite Option ist je nach Lokalisation typisch für Osteochondrose jeglicher Art. Zu den häufigsten Anzeichen einer degenerativen Rückenerkrankung gehören:
- Schmerzen, Unbehagen und Unwohlsein. Unter Berücksichtigung des Ausmaßes und der Lokalisation des pathologischen Prozesses verspürt der Patient unterschiedlich starke Schmerzen. Im Anfangsstadium sind die Beschwerden mild und drückend. Nachts verschwinden die Beschwerden vorübergehend. Mit fortschreitender Degeneration der Wirbelsäule werden die Schmerzen stärker und häufiger. Im schlimmsten Fall hören die Schmerzen nicht auf und verhindern, dass Sie nachts schlafen können.
- Schwäche, ständige Müdigkeit. Wirbelsäulenbeschwerden sind oft mit Nervenleitungsproblemen und einer schlechten Durchblutung verbunden. Wenn ein Patient aktiv eine Osteochondrose entwickelt, kommt es mit der Zeit zum chronischen Müdigkeitssyndrom. Der Patient wird zunehmend unfähig, Arbeitsaufgaben zu erfüllen und bekommt nicht ausreichend Schlaf. Je fortgeschrittener die Pathologie ist, desto schlechter geht es dem Patienten.
- Verminderte Beweglichkeit in einem bestimmten Teil der Wirbelsäule. Während der Exazerbationsphase treten nicht nur anhaltende Schmerzen auf, sondern auch die Beweglichkeit des betroffenen Rückenbereichs ist deutlich eingeschränkt. Dieses Phänomen ist nicht nur mit dem Entzündungsprozess, sondern auch mit Muskelspastik verbunden.
- Muskelkrampf im betroffenen Teil der Wirbelsäule. Osteochondrose ist nicht nur das Ergebnis natürlicher degenerativer Prozesse im Körper. Meist ist körperliche Inaktivität Auslöser der Krankheit. Ohne motorische Aktivität verkümmern die Muskeln und die Wirbelsäule kann nicht ausreichend entlastet werden. Dadurch kommt es zu anhaltenden Spannungen, die mit einer gravierenden Verschlechterung einhergehen. Der Patient verspürt mehrere Krämpfe, die medikamentös gelindert werden müssen.
- Radikuläres Syndrom. Dieses Phänomen ist ausnahmslos typisch für alle Formen der Osteochondrose. Wenn die Pathologie durch das Auftreten von Hernien kompliziert wird, erhöht sich der Druck des Nucleus Pulposus, der über die Nervensegmente hinausragt. Als Folge davon treten Nebenwirkungen auf: eingeschränkte Beweglichkeit, Schmerzen, Hexenschuss, Parästhesien und in schweren Situationen Sensibilitätsverlust in den Fingern und unteren Extremitäten.
- Andere vegetative Manifestationen. Dazu gehören Symptome wie eine vegetativ-vaskuläre Dystonie, neurologische Störungen, Herz-, Lungen- und Magenbeschwerden.
Zu den charakteristischen Symptomen einer zervikalen Osteochondrose gehören:
- Kopfschmerzen. Sie tritt plötzlich auf und der Anfall selbst geht oft in eine Migräne über, begleitet von Schwindel, Übelkeit, Bewusstlosigkeit und Druckstößen. Die Erkrankung geht häufig mit einer anhaltenden schlechten Durchblutung des betroffenen Bereichs und eingeklemmten Nervenwurzeln einher.
- Schmerzen im Nacken, Trapezius oder oberen Rücken. Dieses Symptom geht mit einer erhöhten Muskelspastik einher. Die Wirbelsäule kann der Belastung nicht standhalten, sodass diese Muskulatur überlastet ist. Darüber hinaus tritt diese Erkrankung am häufigsten bei Büroangestellten auf. Die Natur des Schmerzes ist lästig, einengend, schmerzhaft.
- Größerer Druck. Wenn ein Zwischenwirbelbruch das Gefäßbett komprimiert, erleidet der Patient einen Bluthochdruckanfall, der nicht mit Problemen des Herz-Kreislauf-Systems verbunden ist.
- Das Auftreten eines Engegefühls im Nacken und Hals. Das Phänomen geht auch mit einer Muskelspastik einher, die zu einer Einklemmung der Gefäße im Nacken führt.
- Schüsse in Finger, Schlüsselbeine und Arme. Hierbei handelt es sich um ein rein neurologisches Symptom, das mit eingeklemmten Nervenwurzeln einhergeht.
- Kurzatmigkeit, Herz- und Rachenschmerzen treten seltener auf.
Anzeichen einer thorakalen Osteochondrose sehen wie folgt aus:
- Engegefühl in der Brust.
- Das Auftreten von Anfällen von Interkostalneuralgie.
- Schmerzen im Herzbereich, die nicht mit einer Herzpathologie verbunden sind.
- Beschwerden über Atemnot, Schmerzen tief in der Brust.
- Husten ist nicht mit Atemwegserkrankungen verbunden.
- Beschwerden im Magen oder in der Speiseröhre.
- Schmerzen im Interskapularbereich. Gekennzeichnet durch einen chronischen Verlauf. Häufiger tritt es vor dem Hintergrund einer statischen Muskelüberlastung auf.
- Taubheitsgefühl in Armen, Schlüsselbeinen und Fingern. Seltener im Lendenbereich.
So äußern sich die Symptome einer lumbalen Osteochondrose:
- Schmerzen im unteren Rücken.
- Ziehende Empfindungen im Nierenbereich oder im Unterbauch.
- Das Auftreten einer Einklemmung des Ischiasnervs.
- Das Auftreten eines Spannungssymptoms des Piriformis-Muskels. Wenn dieser Muskel verkrampft, komprimiert er den Ischiasnerv, was zu spezifischen Symptomen führt, darunter Brennen und Pochen entlang des Beins, beginnend im Gesäßbereich und endend im Ober- und Unterschenkel. Dieses neurologische Symptom weist normalerweise auf Probleme mit der Wirbelsäule hin.
- Probleme beim Stuhlgang und beim Wasserlassen. Wenn ein Leistenbruch oder eine Vorwölbung die unteren Teile der Nervenenden zusammendrückt, lässt die Kontraktionskraft der glatten Darm- und Blasenmuskulatur mit der Zeit deutlich nach. Die Folge sind Darmatonie und Harnverhalt. Diese Erkrankungen sind äußerst gefährlich und erfordern qualifizierte medizinische Behandlung.
- Mit der Zeit verändert sich der Gang des Patienten und es kommt zum Hinken in einem Bein. Der Zustand geht auch mit einer Einklemmung von Nervenenden einher.
Wenn ein Patient an einem bestimmten Teil der Wirbelsäule mehrere Symptome aufweist, die an eine fortgeschrittene Osteochondrose erinnern, ist es notwendig, so schnell wie möglich einen Arzt aufzusuchen. Es gibt keine spezifischen diagnostischen Kriterien, anhand derer Sie die Krankheit selbst erkennen können. Es ist eine umfassende Diagnose erforderlich, nach der die genaue Ursache der Erkrankung ermittelt wird.
Diagnose einer Rückenosteochondrose.
Die primäre Diagnose besteht in der Anamneseerhebung. Ein Neurologe oder Traumatologe erkundigt sich nach den Beschwerden und untersucht den Rücken des Patienten. Wenn sich der Patient nicht sicher ist, ob er diese Fachärzte konkret aufsuchen muss, sollte er zunächst einen Therapeuten aufsuchen. Ein Allgemeinmediziner untersucht den Patienten, erfasst Beschwerden auf einer Karte und überweist ihn an einen Facharzt.
Das Hauptproblem bei der Diagnose einer spinalen Osteochondrose besteht darin, dass die Pathologie viele falsche Anzeichen für andere Krankheiten liefert. Daher ist es notwendig, mehrmals Spezialisten aufzusuchen, um sicherzustellen, dass keine Pathologien im Zusammenhang mit dem Herz-Kreislauf-, Atmungs- und Verdauungssystem vorliegen.
Welche Arten von Diagnosen werden normalerweise verschrieben:
- Radiographie. Diese Art der Prüfung ist schnell und erfordert keinen großen finanziellen Aufwand. Das Bild kann kostenlos bezogen werden, wenn sich der Patient dem Eingriff in der Klinik am Ort der Registrierung unterzieht. Ein Röntgenbild kann oberflächlich den Zustand des Kieferkamms beurteilen. Bei schwerwiegenden Defekten oder Anzeichen einer Verringerung des Abstands der Zwischenwirbelräume wird der Patient zur Abklärung der Diagnose zu weiteren Eingriffen überwiesen.
- MRT- oder CT-Scan. Diese Arten von Untersuchungen zeigen deutlich die Weichteile und sind daher die wichtigsten diagnostischen Methoden zur Erkennung verschiedener degenerativer Prozesse: Verschiebungen, Bandscheibenvorfälle, Vorwölbungen. Mit Hilfe einer solchen Diagnostik werden nicht nur Osteochondrose, sondern auch Hernien, Vorwölbungen und eingeklemmte Nerven erkannt.
- Labortests. Manchmal ist es notwendig, sich einer Reihe von Blutuntersuchungen zu unterziehen, um versteckte Krankheiten zu finden, die den Krankheitsverlauf negativ beeinflussen. Normalerweise werden Tests in Kombination durchgeführt: OBC, OAM, Zucker, Regulatoren des Kalzium-Phosphor-Stoffwechsels, rheumatologische Tests.
Anhand der gewonnenen Daten stellt der Arzt eine endgültige Diagnose. Nach Erhalt der Schlussfolgerung ist es notwendig, den Empfehlungen des Spezialisten zu folgen, um den Verlauf der Wirbelsäulenerkrankung schmerzärmer zu ertragen. Es gibt Pathologien, die nicht vollständig geheilt werden können. Dazu gehört Osteochondrose.
Behandlung von Osteochondrose
Es gibt viele Behandlungsmöglichkeiten für diese Wirbelsäulenerkrankung. Sie werden je nach Stadium der Komplikation eingesetzt. Wenn sich die Pathologie in einem frühen Stadium befindet, sind Medikamente und eine konservative Behandlung die besten Heilmittel. In fortgeschrittenen Fällen ist dies selten, aber ein chirurgischer Eingriff kann erforderlich sein, wenn Medikamente nicht helfen und der Patient das Gefühl in den Extremitäten verliert und diese dadurch behindert sind.
Was wird unter Medizinprodukten verwendet:
- NSAIDs oder nichtsteroidale entzündungshemmende Medikamente. Diese Medikamente lindern schnell Schmerzen, die mit Entzündungen oder Reizungen einhergehen. Die therapeutische Wirkung wird schnell an einem Tag erreicht. Daher sind diese Medikamente die erste Wahl. Nachteile von NSAIDs: Sie können nicht länger als zwei Tage gespritzt werden. In oraler Form werden einige Medikamente nicht länger als drei Wochen eingenommen. Diese Anwendungsbeschränkung erklärt sich aus der hohen Gastrotoxizität der Arzneimittel. Menschen, die an Magengeschwüren oder Gastritis leiden, werden außerdem Medikamente zum Schutz der Magenschleimhaut verschrieben.
- Kortikosteroide sind hormonelle Schmerzmittel. Bei starken Schmerzen und degenerativen Prozessen werden spezielle Medikamente intraartikulär verabreicht, um lokale Entzündungen zu beseitigen. Es wird empfohlen, lange Komponenten zu verwenden. Der Wirkstoff hält bis zu 3-4 Wochen. Bei manchen Patienten reicht eine Injektion aus, um die Schmerzen für lange Zeit zu vergessen.
- Chondroprotektoren sind Medikamente zur Stärkung und Ernährung des Knorpelgewebes. Bei vielen Patienten, die an einer Osteochondrose der Wirbelsäule leiden, sind Knorpel und Knochengewebe schwach und müssen daher gestärkt werden. Chondroprotektoren stoppen nicht die Entwicklung der Krankheit und stärken das Knorpelgewebe nicht, sondern tragen dazu bei, degenerative Prozesse zu verlangsamen. Sie werden in einem langen Kurs absolviert.
- Muskelrelaxantien. Medikamente zur Entspannung verspannter Muskeln. Die Therapiedauer beträgt 2 bis 4 Wochen.
- B-Vitamine. Neurotrope Substanzen: B1, B6 und B12 helfen bei Ischias oder eingeklemmtem Ischiasnerv. In hohen Dosen wirken diese Stoffe schmerzstillend und nähren geschädigte Nervenfasern.
Zu den konservativen Behandlungsmethoden gehören:
- Manuelle Therapie. Mit dieser Methode können Sie dank der Arbeit eines Spezialisten verspannte Muskeln entspannen. Während einer Exazerbation sollte diese Art der Behandlung nicht angewendet werden.
- Bewegungstherapie. Mithilfe der Physiotherapie können Sie Ihre Muskulatur stärken. Es ist erwiesen, dass Rückenschmerzen am häufigsten mit Muskelschwäche einhergehen, da die Wirbelsäule die Belastung nicht tragen kann, was zu Müdigkeit und Unwohlsein führt. Damit der Patient Erleichterung verspürt, ist es notwendig, die Übungen 2-3 Mal pro Woche konstant durchzuführen. Sportunterricht verbessert die Körperhaltung und beseitigt Schmerzen.
- Massage. Mit Hilfe eines Masseurs ist es möglich, die Durchblutung geschädigter Muskeln zu verbessern, was sich positiv auf das Wohlbefinden auswirkt. Eine erhöhte Durchblutung nährt und entspannt das Gewebe, was bei der Bekämpfung von Krämpfen hilft. Der Eingriff ist in der akuten Phase kontraindiziert und wird nur während der Rehabilitation durchgeführt.
- Physiotherapie. Die konservative Behandlung zielt darauf ab, die Durchblutung geschädigter Gewebe mithilfe einer Hardware-Methode zu verbessern. Durch den Einsatz von Strom oder magnetischer Strahlung wird die Muskelkommunikation verbessert, was bei der Bekämpfung von Krämpfen und chronischen Schmerzen hilft. Die Physiotherapie ermöglicht den lokalen Einsatz systemischer Medikamente, die gut unter die Haut eindringen.
Krankheitsprävention
Einer Osteochondrose der Wirbelsäule kann durch einen gesunden Lebensstil vorgebeugt werden, der den Verzicht auf schlechte Gewohnheiten, die richtige Ernährung und die Bekämpfung von körperlicher Inaktivität umfasst. Sie müssen auch Ihr Körpergewicht überwachen. Bei adipösen Patienten kommt es nicht nur zu einer erhöhten Belastung des Rückens, sondern des gesamten Körpers. Es wird empfohlen, orthopädisches Schuhwerk zu tragen und die Körperhaltung zu kontrollieren.
































